Huidkanker
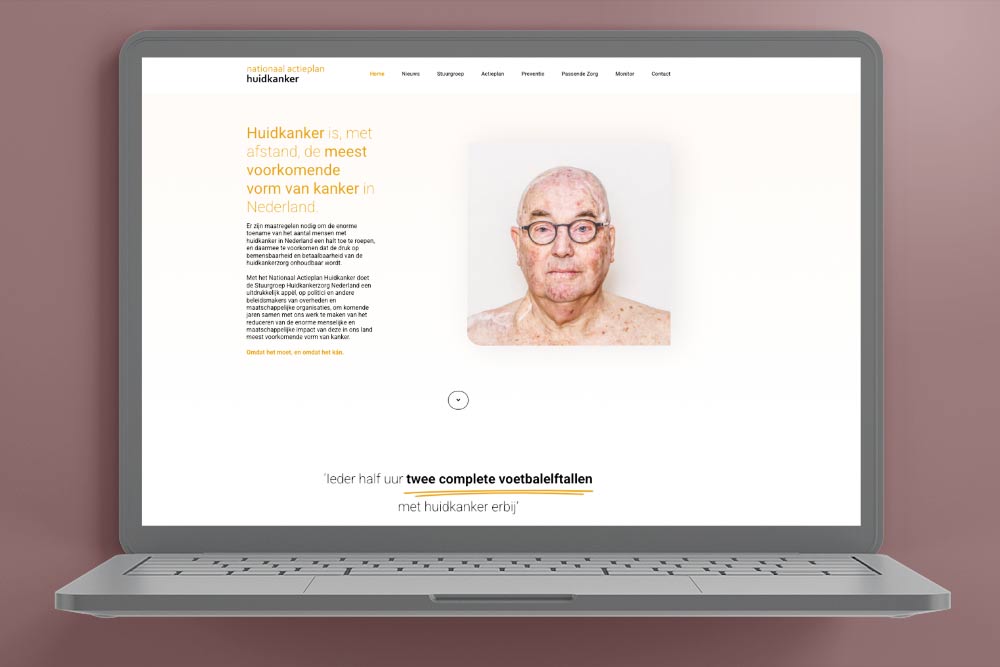
Huidkanker is de meest voorkomende vorm van kanker in Nederland en heeft van alle kankersoorten nog steeds de snelst stijgende incidentie.
Bij het ontstaan van huidkanker is overmatige blootstelling aan UV-straling van de zon en/of de zonnebank de belangrijkste risicofactor.

Informatie voor patiënten en naasten
Op Kanker.nl vindt u informatie over huidkanker voor patiënten en naasten. De Huidkanker Stichting (HUKAS) is de patiëntenvereniging voor mensen met non-melanoom huidkanker. Stichting Melanoom richt zich op mensen met melanoom (en oogmelanoom).
Informatie voor (zorg-)professionals en beleidsmakers
Epidemiologen concluderen dat huidkanker in Nederland epidemische vormen aanneemt en dat het einde daarvan nog niet in zicht is. Dit vraagt om passende aandacht voor preventie, (vroege) diagnostiek, behandeling en follow-up van patiënten met huidkanker. Hierbij is een goede samenwerking van huisartsen (die de patiënt vaak als eerste zien) en andere medisch specialisten essentieel.
De stuurgroep Huidkankerzorg Nederland waar ook IKNL deel van uitmaakt, lanceerde het Nationaal Actieplan Huidkanker (april 2021). Zie voor méér (actuele) informatie de website Nationaal Actieplan Huidkanker.
NKR Cijfers
Voor het eerst is er volledig zicht op het voorkomen van huidkanker, doordat vanaf 2016 gegevens van ziekenhuizen, zelfstandige behandelcentra en huisartsenpraktijken samenkomen in de Nederlandse Kankerregistratie (NKR).
Via onze tool NKR Cijfers kunt u zelf zelf cijfers samenstellen over de incidentie, overleving, prevalentie en sterfte van huidkanker of bekijk op deze pagina meer cijfers en rapportages op basis van de NKR. Ook biedt IKNL op verzoek cijfers op maat. Meer informatie over openstaande klinische trials of ondersteuning bij trials kunt u opvragen bij ons trialbureau.
Lees meer
- Lees meer over de incidentie, overleving, prevalentie en sterfte van huidkanker.
- Bekijk hier de cijfers over het gebruik van dure geneesmiddelen bij melanoom.
Contact
Bent u zorgprofessional en wilt u meer informatie over registratie, wetenschappelijk onderzoek of verbetering van de huidkankerzorg, neem dan contact op met:
- Marieke Louwman, senior onderzoeker
- Jos de Groot, senior adviseur