Slokdarm- en maagkanker in Nederland 2021
Rapport met trends en cijfers uit de Nederlandse KankerregistratieHet rapport Slokdarm- en maagkanker in Nederland geeft een overzicht van het vóórkomen, de behandeling en overleving van slokdarm- en maagkanker in Nederland van de afgelopen decennia. U kunt de cijfers ook in een PowerPoint presentatie (NL en EN) downloaden.
Samenvatting
1. Slokdarmkanker neemt toe
De diagnose slokdarm- of maagkanker klinkt ruim 4000 keer per jaar in de spreekkamers van Nederlandse ziekenhuizen. Jaarlijks overlijden ongeveer 3000 mensen aan deze ziektes. Het aantal mensen dat de diagnose slokdarmkanker krijgt neemt toe, terwijl het aantal diagnoses van maagkanker afneemt.
2. De sterftecijfers zijn relatief hoog
De sterftecijfers zijn relatief hoog, omdat slokdarm- en maagkanker vaak in een relatief laat stadium ontdekt worden
3. Omgevings- en leefstijlfactoren hebben invloed op het ontstaan van kanker
Dat is bij slokdarm- en maagkanker goed te zien. Door de introductie van de koelkast en de toenemende aandacht voor hygiëne heeft de Helicobacter pylori, een bacterie die een belangrijke rol speelt bij het ontstaan van maagkanker, minder kans om toe te slaan. Daardoor is het aantal nieuwe maagkankerpatiënten fors afgenomen. Bij slokdarmkanker is juist een toename te zien. Het adenocarcinoom, het type slokdarmkanker dat samenhangt met overgewicht en zuurbranden, nam het sterkst toe. Het plaveiselcelcarcinoom, het type slokdarmkanker waar roken en overmatig alcoholgebruik belangrijke risicofactoren van zijn, nam minder sterk toe.
4. Overlevingscijfers zijn toegenomen
De overleving van mensen die slokdarm- of maagkanker hebben gehad is toegenomen. Dat komt omdat de afgelopen decennia behandelmethoden (bijvoorbeeld chirurgie al dan niet voorafgegaan door chemotherapie en bestraling) zijn verbeterd en ziekenhuizen meer en beter met elkaar samenwerken. De overleving van mensen die met een op genezing gerichte behandeling behandeld zijn voor slokdarmkanker nam sinds 1990 met 20 procent toe. Bij maagkanker is deze toename 7 procent.
5. De samenwerking tussen ziekenhuizen kan nog verder verbeteren
Het aantal patiënten dat een op genezing gerichte behandeling ondergaat verschilt per ziekenhuis. Voor slokdarmkanker ligt dit tussen de 55% (ziekenhuis met de minste behandelingen) en de 83% (ziekenhuis met de meeste behandelingen) van de patiënten. Bij maagkanker wordt zelfs een variatie gezien tussen de 37% en 100%.
6. Goede conditie bij start van de behandeling
Ongeveer de helft van de mensen met slokdarm- of maagkanker is bij de start van de behandeling in goede conditie (performance status van 0 of 1). Eén op de drie slokdarm- of maagkankerpatiënten kampt echter met bijkomende ziekten. Diabetes en hart- en vaatziekten komen daarbij het vaakst voor.
7. Meer kijkoperaties, vooral in Nederland
Het aandeel patiënten dat met een kijkoperatie is behandeld is voor slokdarm- of maagkanker de afgelopen jaren in Nederland fors toegenomen. Voor slokdarmkanker is dit nu 91%, voor maagkanker 79%. Dit aantal is hoog wanneer je het vergelijkt met andere landen. In Engeland is het bijvoorbeeld 44% en 17%.
8. Het aantal chirurgische behandelingen zonder complicaties is toegenomen
Het aantal chirurgische behandelingen dat ‘volgens het boekje’ zonder complicaties is verlopen (textbook outcome) is de afgelopen jaren toegenomen voor slokdarmkanker van 42 naar 56% (2015-2020).
9. Grote variatie in behandeling van de uitgezaaide ziekte voor verschillende leeftijdsgroepen
De variatie in behandeling van de uitgezaaide ziekte bij patiënten met verschillende leeftijdscategorieën is groot, zowel bij slokdarm- als maagkanker. Bij slokdarmkanker zien we bij oudere mensen een toename in behandeling met bestraling en een afname in behandeling met chemotherapie. Bij maagkanker zien we bij oudere mensen een afname in zowel operaties als de behandeling met chemotherapie.
Verdieping
1. EERDER DIAGNOSES STELLEN
Bevolkingsonderzoek slokdarmkanker?
Tussen 2015 en 2020 was het aantal slokdarmkankerpatiënten met een vroegcarcinoom relatief laag, met slechts 70-100 patiënten op jaarbasis. Prof. dr. Peter Siersema (Radboudumc) buigt zich over de vraag of risicogroepen, bijvoorbeeld mensen met een Barrett- slokdarm, gescreend kunnen worden om daarmee slokdarmkanker eerder te diagnosticeren.
eNose
De diagnostiek van een Barrett slokdarm lijkt steeds minder invasief te worden. Nu is een endoscopie nog de norm, eerdere onderzoeken hebben gewezen op alternatieven (bijvoorbeeld cytologie na weefselafname via een borsteltje). Enkele jaren geleden stuitte Siersema met collega’s op de mogelijkheden van de eNose, die vluchtige organische verbindingen in uitademingslucht meet.
De resultaten van dat onderzoek worden eind 2022 verwacht. Siersema: ‘Via deze weg zouden we patiënten met refluxklachten preventief kunnen screenen op een Barrett-slokdarm, en daarmee mogelijk ook slokdarmkanker eerder, en daardoor in een gunstiger stadium, kunnen diagnosticeren en behandelen.’
2. DE KRACHT VAN REGIONALE ONCOLOGIENETWERKEN
Over heel Nederland vormen zich regionale netwerken rondom de zorg voor patiënten met slokdarm- en maagkanker. Voorbeelden hiervan zijn de OncoZON-regio, oncomid-regio, EMBRAZE-regio en oncologienetwerk Noord-Holland/ Flevoland. Het Managed Clincial Network (MCN) maag-slokdarmcarcinoom Noordoost-Nederland is eveneens een voorbeeld van regionale samenwerking.
Binnen dit netwerk, dat is opgericht in 2008, zijn multidisciplinaire regionale afspraken gemaakt tussen de 17 ziekenhuizen over de diagnostiek en behandeling van alle patiënten met maag- of slokdarmkanker. Een recente studie rapporteerde afname in variatie tussen de ziekenhuizen en een gelijke 2-jaarsoverleving in de regio.
MCN wil dat alle zorg voor patiënten met maag- of slokdarmkanker binnen het netwerk makkelijk toegankelijk is én van dezelfde hoge kwaliteit conform kwaliteitsstandaarden en (inter)nationale richtlijnen. Binnen het netwerk vinden vijf regionale MDO’s plaats waarin meerdere ziekenhuizen inclusief maag-slokdarmcentrum voor chirurgie participeren. Om de voortgang van het netwerk te evalueren werd met behulp van de Nederlandse Kankerregistratie gekeken naar de behandeltrends en overleving.
De onderzoekers includeerden patiënten met slokdarmkanker, die tussen 2012 en 2016 de diagnose kregen. Vanuit deze data werd gekeken naar variatie in behandelingsstrategieën, doorlooptijd tot start van behandeling en 2-jaarsoverleving. De onderzoekers vergeleken hierin vijf MCN-clusters met elkaar.
Variatie neemt af
De onderzoekers vergeleken data van 1763 in 17 ziekenhuizen. 71% van deze patiënten ondergingen behandeling met curatieve intentie, met een spreiding van 69 – 77% tussen de clusters van ziekenhuizen in de periode 2015 – 2016. Hoewel variatie in behandelingsmodaliteiten tussen de clusters werd geobserveerd in de periode 2012 – 2014, werd deze variatie niet langer geobserveerd in de periode 2015 – 2016, behalve bij patiënten die helemaal geen behandeling ondergingen. De 2-jaarsoverleving van patiënten die behandeling met curatieve intentie ondergingen was vergelijkbaar tussen de clusters van ziekenhuizen (spreiding: 56 – 63%). Het duurde in de periode 2015-2016 gemiddeld 41 dagen (spreiding 34 - 47 dagen) voordat een behandeling na diagnose startte.
Ewout Kouwenhoven, chirurg-oncoloog ZGT en voorzitter van het dagelijks bestuur van MCN:
“Regionale netwerken dragen bij aan ééndezelfde diagnostiek en behandeling, of de patiënt nu in Roodeschool, Stavoren, Zutphen of Aalten woont. De missie lijkt geslaagd, er is in de tijd een duidelijke afname van variatie van zorg binnen MCN. Netwerkvorming heeft een minstens zo belangrijk neveneffect: zorgprofessionals krijgen structureel inkijkjes in best practices binnen hun netwerk, waardoor er voortdurend een drive is om te verbeteren. Dat is winst voor de patiënt van nu, en voor toekomstige patiënten.”
3. PROMs GEREGISTEERD IN DE POCOP
Onderzoek naar kwaliteit van leven - patiëntgerapporteerde uitkomsten meten in POCOP
Verlies van eetlust, passageklachten, slikklachten, misselijkheid, pijn, slapeloosheid: slokdarm- en maagkanker gaat gepaard met factoren die de kwaliteit van leven beïnvloeden. Om inzicht te krijgen in de mate van die beïnvloeding en het effect daarvan op behandeluitkomsten is in december 2015 het POCOP-project van start gegaan.
Kwaliteit van leven
Het POCOP-project (Prospective Observational Cohort Study of Oesophageal-gastric cancer Patients) verzamelt patiëntgerapporteerde uitkomsten (PROMs) van patiënten uit 50 ziekenhuizen in Nederland (www. pocop.nl). Patiënten krijgen voor, tijdens en na de behandeling vragenlijsten aangereikt waarmee de kwaliteit van leven in kaart wordt gebracht.
POCOP en de NKR
Door data van POCOP te koppelen aan die van de NKR kan de relatie tussen tumorkenmerken, behandelingen en kwaliteit van leven inzichtelijk gemaakt worden. Op basis van die data ontstaat inzicht waar kwaliteit van leven over een grotere populatie in wordt belemmerd, en wat de invloed daarvan is op bijvoorbeeld de algehele overleving. Onlangs verscheen daarover een studie van Van Kleef (Amsterdam UMC) en collega’s, gepubliceerd in Gastric Cancer.
Angst meest gerapporteerd
Van Kleef en collega’s koppelden in dit onderzoek de PROMs-data aan die van de NKR. Op basis daarvan konden ze de kwaliteit van leven in kaart brengen van twee groepen. De eerste groep betrof patiënten die potentieel curabele ziekte hebben en dus mogelijk een behandeltraject ingaan met het oog op genezing. De tweede groep bestond uit patiënten waarbij de ziekte vergevorderd was en niet meer genezen kon worden. Beide groepen rapporteren angst als factor die hun levenskwaliteit het meest beïnvloedt (resp. 51% en 57%). Bij de curabele groep zijn dat daarnaast eetproblemen (31%) en vermoeidheid (24%). Voor de vergevorderde groep zijn dat eetproblemen (41%) en zorgen over gewichtsverlies (32%). De onderzoeksresultaten kunnen bijdragen aan keuzes rondom het zorgaanbod, bijvoorbeeld rond psychosociale ondersteuning en diëtistisch consult.
Voorspellende waarde op overleving
Uit verschillende klinische studies blijkt dat de kwaliteit van leven tijdens diagnose een voorspellende waarde kan hebben voor algehele overleving. In deze studies is de populatie echter niet representatief voor de gehele patiëntgroep. Daarom keken Van Kleef en collega’s op basis van de POCOP-data naar de voorspellende waarde van kwaliteit van leven voor overleving. Kwaliteit van leven werd gemeten door middel van de EORCT QLQ-C30 vragenlijst, een internationale standaard voor het meten van gezondheidsgerelateerde kwaliteit van leven. De samenvattende score uit deze lijst (Global Health Status) bleek voor de potentieel curabele groep een goede voorspellende waarde te zijn voor de algehele overleving. Dat bleek ook zo te zijn bij patiënten die verminderde eetlust, problemen met slikken of pijn bij slikken, moeite met eten en gewichtsverlies rapporteerden. Voor de patiëntgroep waarbij de ziekte vergevorderd was bleek de samenvattende score overleving het beste te voorspellen met daarnaast ook waarden zoals vermoeidheid, pijn, slapeloosheid en sociaal functioneren.
4. KWALITEIT VAN LEVEN
eQuiPe-studie en uitgezaaide kanker in beeld
Hoe ervaren mensen met gevorderde kanker én hun naasten hun kwaliteit van leven en kwaliteit van zorg? Om die vraag te beantwoorden is IKNL begin 2017 gestart met de eQuiPe-studie.
eQuiPe
De eQuiPe-studie is het eerste grootschalige onderzoek naar de ervaring met zorg en kwaliteit van leven van mensen met gevorderde kanker en hun naasten. Het doel van de eQuiPe-studie is om via de ervaringen van patiënten en naasten aanknopingspunten op te sporen die kunnen bijdragen aan het verbeteren van de palliatieve zorg voor zowel patiënten met kanker als hun naasten. Vanuit meer dan 40 ziekenhuizen zijn tussen 2018 en 2020 ruim 1.000 patiënten met uitgezaaide kanker en bijna 900 naasten geïncludeerd in de studie. In de studie zijn 39 patiënten met slokdarmkanker geïncludeerd en 20 patiënten met maagkanker.
Vragenlijsten
Patiënten en naasten ontvangen via PROFIEL elke drie maanden tot aan het overlijden van de patiënt een vragenlijst over hun gezondheid, hun ervaring met gevolgen van kanker en de ervaren zorg. Voor patiënten met slokdarm- of maagkanker gebeurde dit in afstemming met het POCOP-project. Met de longitudinale informatie uit deze vragenlijsten kan uiteindelijk de complete palliatieve levensfase in beeld worden gebracht. Ook kunnen veranderingen in de tijd in beeld worden gebracht.
NKR symposium
Op 5 oktober 2020 vond het jaarlijkse NKR symposium plaats, waar de eerste resultaten van de eQuiPe studie zijn gepresenteerd. Deze eerste resultaten laten zien dat alle domeinen van kwaliteit van leven van patiënten met gevorderde kanker aangedaan zijn, zowel lichamelijk, emotioneel, sociaal en spiritueel.
In het rapport ‘Uitgezaaide kanker in beeld’ wordt daarom ook gepleit voor meer aandacht voor kwaliteit van leven bij mensen met uitgezaaide kanker, op alle vier dimensies. Ook aandacht voor naasten is belangrijk, zij blijken zich vaker gespannen of prikkelbaar te voelen en maken zich meer zorgen.
Een kwart van de patiënten vindt dat zij niet volledig zijn geïnformeerd over hun ziekte en behandeling en over het levenseinde. De meerderheid van de patiënten (84%) is tevreden over de mate waarin zij betrokken worden bij beslissingen over hun behandeling en 89% weet wie ze moeten bellen als ze hulp nodig hebben. Een meerderheid van de patiënten met uitgezaaide kanker heeft het gevoel dat zowel familie en vrienden als de behandelend arts op de hoogte zijn van zijn voorkeuren voor toekomstige behandeling en zorg.
Meer weten
Kijk voor meer informatie over de eQuiPe-studie op de site van IKNL of Palliaweb

5. VARIATE
WELKE FACTOREN BEÏNVLOEDEN DE BEHANDELKEUZE?
Welke factoren zijn van invloed op de behandelkeuze van patiënten met slokdarm-of maagkanker? En welke invloed oefenen zorgverleners en patiënten uit op dit besluitvormingsproces?
Deze vragen staan centraal in de VARIATE-studie, een kwalitatief én kwantitatief onderzoek, met als doel een zo compleet mogelijk overzicht van dit proces te krijgen. De focus is daarbij niet alleen gericht op curatieve behandelingen (met kans op serieuze bijwerkingen), maar ook op het bewust afzien van een curatieve behandeling & een betere kwaliteit van leven op korte termijn. Het onderzoek wordt uitgevoerd door IKNL in samenwerking met het Catharina Ziekenhuis en elf ziekenhuizen met uiteenlopende zorgprofielen.
Wanneer in wetenschappelijke analyses rekening wordt gehouden met factoren als leeftijd, comorbiteiten en ziektestadium, blijkt dat er nog steeds een aanzienlijke variatie is tussen het ziekenhuis van diagnose en de kans op het krijgen van een op curatie gerichte behandeling.
Patiënten gediagnosticeerd in ziekenhuizen met de hoogste kans op een curatieve behandeling hebben ook een betere overleving vergeleken met patiënten gediagnosticeerd in ziekenhuizen met de laagste kans op een curatie gerichte behandeling. Voor de kans om te overleven maakt het dus uit in welk ziekenhuis een toekomstig slokdarm- of maagkankerpatiënt binnen stapt. Vergelijkbare variatie in behandeling is ook bij andere kankersoorten beschreven.
In eerdere studies is getracht om middels kwantitatieve dataverzameling uit medische dossiers de oorzaken van de variatie te achterhalen, maar dat is slechts gedeeltelijk gelukt. Factoren, zoals de wens van de patiënt, organisatie en processen binnen een ziekenhuis en persoonlijke overtuigingen van artsen zijn niet of lastig kwantitatief te registreren en te analyseren.
De primaire uitkomstmaten van dit onderzoek zijn gericht op het geven van een overzicht van (aanpasbare) factoren die invloed hebben op de behandelingskeuzes bij slokdarm- en maagkanker. Binnen de VARIATE-studie wordt daarom data uit medische dossiers (kwantitatief onderzoek) gecombineerd met kwalitatief onderzoek (interviews, groepsgesprekken met artsen en patiënten).
De uitkomsten van dit onderzoek geven patiënten en artsen beter inzicht in factoren die een rol spelen bij het maken van behandelkeuzes. Deze resultaten kunnen in de nabije toekomst bijdragen aan het maken van behandelkeuzes-op-maat. Dit kan aan de ene kant leiden tot het vaker kiezen voor een behandeling gericht op genezing en een betere overleving van deze patiënten. Aan de andere kant kan het bij een deel van de patiënten leiden tot het afzien van een ingrijpende, op genezing gerichte behandeling, maar bewust te kiezen voor behoud van kwaliteit van leven op de kortere termijn.
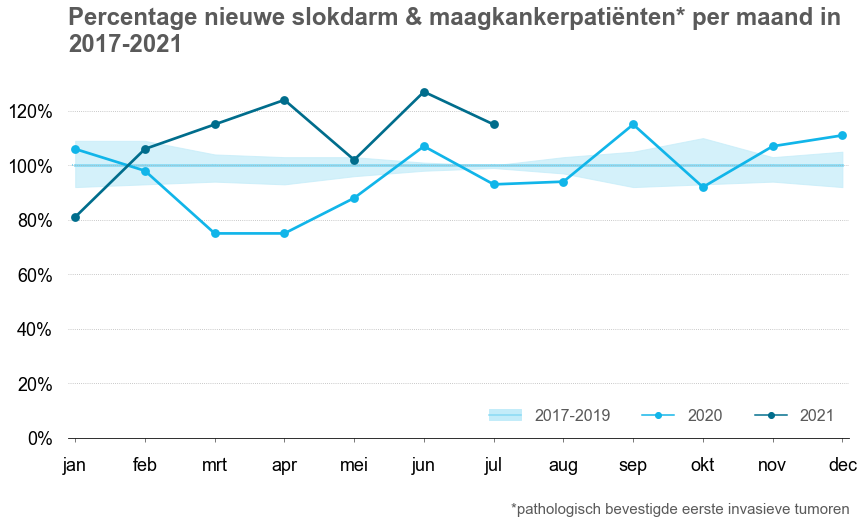
6. COVID19: minder diagnoses in de eerste golf
Tijdens de coronapandemie is IKNL, in samenwerking met PALGA en DHD de effecten op de oncologische zorg gaan monitoren. Voor slokdarm- en maagkanker is tot nu toe vooral gekeken naar diagnostiek, waarin cijfers van 2020 en 2021 zijn vergeleken met het gemiddelde van 2017-2019.
In de maanden maart en april 2020, tijdens de eerste coronagolf, was er een daling te zien van het aantal diagnoses van slokdarm- en maagkanker. Voor slokdarmkanker en maagkanker lag het aantal diagnoses in maart/april 2020 20% onder het gemiddelde. Een van de oorzaken kan zijn dat patiënten met klachten zich minder hebben gemeld bij de huisarts gedurende de eerste golf. In de maanden daarna trad herstel op. Meerdere oproepen van artsen en de campagne ‘Kanker wacht niet op corona’ van de Nederlandse Federatie van Kanker patiëntenorganisaties hebben hier waarschijnlijk aan bijgedragen. In de tweede en derde coronagolf lijkt er geen daling in het aantal diagnoses te zijn. In 2021 lag het aantal diagnoses hoger ten opzichte van 2017-2019.
De gevolgen van de COVID-19-epidemie op het aantal kankerdiagnoses, behandelpatronen en uiteindelijk ook de uitkomsten zal IKNL blijven monitoren, in samenwerking met het PALGA en DHD, in nauwe afstemming met de partners van de landelijke Taskforce Oncologie en de Nederlandse Zorgautoriteit. www.iknl.nl/covid19