
Trends in telefonische consultaties palliatieve zorg sinds 2004
In Nederland zijn regionale consultteams palliatieve zorg telefonisch beschikbaar om zorgverleners te ondersteunen in het geven van palliatieve zorg. Rolf Snijders (IKNL) en collega’s van PZNL, stichting PaTz en Thuiszorg Groot Gelre onderzochten trends in aantallen en onderwerpen van deze telefonische consulten over de periode 2004-2019, aan de hand van data uit de landelijke registratie van deze telefonische consulten (PRADO).
Snijders en collega's analyseerden 83.554 telefonische palliatieve consultaties over 73.833 unieke patiënten. 63% van hen was 65 jaar of ouder (18-109) en 51% was man. Om inzicht te krijgen in veranderingen in telefonische consultaties over de tijd definieerde Snijders en collega's drie tijdsperiodes; 2004-2008, 2009-2013 en 2014-2019. Consultvragen werden het vaakst door huisartsen gesteld (86%). De meeste consulten betroffen farmacologische problemen (65%) en pijn (44%).
Zorgverleners kunnen vragen over de zorg voor palliatieve patiënten voorleggen aan een telefonisch consultatieteam in de regio. De consulent, een in palliatieve zorg gespecialiseerde arts of verpleegkundige, geeft advies zonder de zorg over te nemen. Deze telefonische consultatie palliatieve zorg heeft als doel om door kennisvermeerdering en bekrachtiging van de zorgverlener zo goed mogelijke zorg voor de patiënt en naasten te bieden. De telefonische consultatie palliatieve zorg is een landelijk dekkende dienst die 24/7 bereikbaar is (088-6051444) en wordt sinds kort gefaciliteerd door PZNL. Consultvragen en datgene wat wordt besproken leggen consulenten sinds 2004 vast in het landelijk registratiesysteem (PRADO).
De onderzoekers zagen dat het aantal niet-oncologische patiënten over tijd toenam, van 11% in 2003-2008 naar 22% in 2014-2019. Deze stijging is in lijn met een bredere ontwikkeling binnen de palliatieve zorg, waarbij er meer aandacht is voor niet-oncologische patiënten. Een andere mogelijke verklaring is de publicatie van de richtlijnen voor niet-oncologische patiënten. Het publiceren van die nieuwe richtlijnen, aldus de Snijders en collega’s, heeft mogelijk palliatieve zorg opnieuw onder de aandacht gebracht bij niet in palliatieve zorg gespecialiseerde zorgverleners.
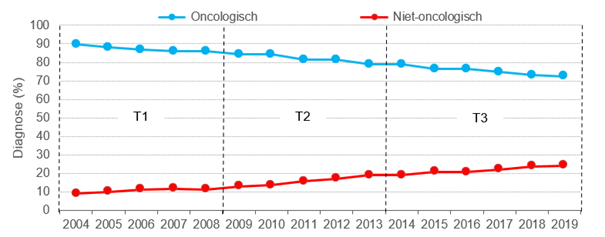
Figuur 1: Snijders et al., diagnose patiënt oncologisch/niet-oncologisch (2004–2019)
Algehele afname in consulten, toename in consulten over patiënt in ziekenhuis
Het aantal telefonische consultaties nam licht af in de periode 2014-2019 ten opzichte van de periode ervoor, van 5.524 naar 5.262. Dit ondanks de stijgende vraag naar palliatieve zorg. Een van de mogelijke oorzaken, denken de onderzoekers, is het ontstaan en de groei van nieuwe consultatiemogelijkheden. Voorbeelden zijn de opkomst van het palliatief team binnen de ziekenhuizen naar aanleiding van de SONCOS-normering in 2017 en de oprichting van PaTz-groepen (palliatieve thuiszorg). Een tweede factor die mogelijk bij heeft gedragen aan de afname In het aantal consulten, aldus de onderzoekers, is de toegenomen kennis over palliatieve zorg bij de niet in palliatieve zorg gespecialiseerde zorgverlener. Over de jaren heen is er veel aandacht geweest voor het verbeteren van opleidingen en vergroten van palliatieve kennis onder niet in palliatieve zorg gespecialiseerde zorgverleners. De onderzoekers stellen dat daardoor mogelijk minder snel naar een helpdesk wordt gebeld.
Het percentage consulten over patiënten opgenomen in ziekenhuis nam toe in de periode 2014-2019 ten opzichte van de periode 2009-2013, van 4% naar 8%. Snijders en collega's noemen als verklaring dat er mogelijk meer transmurale samenwerking plaatsvindt tussen telefonische consultatieteams palliatieve zorg en palliatieve teams In de ziekenhuizen. Samenwerking is immers belangrijk voor de continuïteit van zorg. Een andere mogelijke verklaring, aldus de onderzoekers, is dat, ondanks dat de ziekenhuizen sinds 2017 hun eigen palliatieve teams hebben, slechts een beperkt deel 24/7 bereikbaar is. Het kan dus zijn dat een deel van de consulten voor patiënten in een ziekenhuis gedaan worden door de telefonische helpdesk.
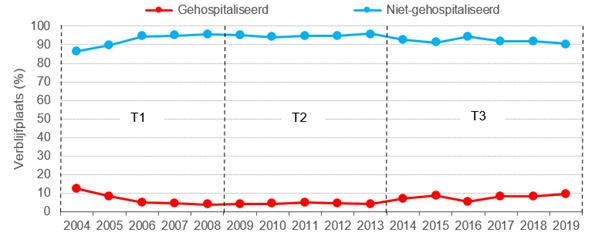
Figuur 2: Snijders et al., verblijfplaats patiënt tijdens het consult (2004–2019)
Telefonisch consultatie in transmurale samenwerking
Over tijd zijn de telefonische consultaties palliatieve zorg veranderd. Er is een kleine toename in het aantal niet-oncologische patiënten voor wie een consultatie gedaan wordt. Daarnaast lijkt de toename in het aantal consulten over patiënten die in het ziekenhuis liggen te wijzen op een betere geïntegreerde palliatieve zorg met betere transmurale samenwerking. Tegelijkertijd daalde het aantal telefonische consultaties vanaf 2014, waarschijnlijk door de toename van andere mogelijkheden voor consultatie. De onderzoekers stellen dat met de toenemende vraag naar integrale palliatieve zorg het belangrijk is dat de telefonische consultatie palliatieve zorg blijft ontwikkelen naar meer transmurale samenwerking.
Meer informatie
Neem contact op met Rolf Snijders, onderzoeker of lees het artikel:
- Snijders R, Raijmakers N, Firouzian A, Kodde A, Kazimier H, Bols F, Zerstegen C, Brom L. Trends in Palliative Care Telephone Consultation Support for Health Care Professionals: A Dutch Nationwide Registry between 2004 and 2019. J Palliat Med. 2022 Aug 22.



