Hieronder vindt u een overzicht van de incidentie-, overlevings-, prevalentie- en sterftecijfers over Primaire Tumor Onbekend (PTO) gebaseerd op data uit de Nederlandse Kankerregistratie.
Informatie voor patiënten over primaire tumor onbekend vindt u op kanker.nl en bij belangenbehartigingsvereniging Missie Tumor Onbekend.
Klinische diagnose versus PTO
De huidige definitie van PTO gaat uit van een bepaald mate van diagnostisch onderzoek naar de primaire tumor. Pas als dit onderzoek geen oorsprong aan het licht brengt, wordt de diagnose PTO gesteld.
Kankerregistraties gebruiken vanouds een bredere definitie. PTO fungeert daar voor alle gevallen waarin de primaire tumor onbekend bleef, ongeacht de mate van diagnostiek of histologisch tumortype. Dit kan ook patiënten betreffen bij wie vanwege een zeer slechte conditie geen, of slechts beperkt onderzoek mogelijk was.
Bij de klinische definitie van een PTO is er wél voldoende onderzoek gedaan, maar blijft de primaire tumor desondanks onbekend. Daarom is in NKR Cijfers (de openbare datatool met data uit de Nederlandse Kankerregistratie) een onderscheid aangebracht tussen klinisch gediagnosticeerde uitzaaiingen waarbij geen verder onderzoek uitgevoerd is (‘klinische diagnose’) en PTO, waarbij de origine van de tumor ondanks diagnostisch onderzoek niet gevonden is.
Incidentie
Bij ongeveer 1.000 Nederlanders per jaar worden uitzaaiingen gediagnosticeerd waarvan de oorsprong niet bekend is. Deze groep bestaat uit twee categorieën patiënten:
- Ongeveer de helft betreft - vaak oudere - mensen bij wie op basis van het klinisch beeld wordt geconcludeerd dat er sprake is van maligniteit met uitzaaiingen, maar waarbij (vrijwel) geen diagnostiek is verricht, bijvoorbeeld omdat de conditie dit niet toelaat of omdat de patiënt geen verder onderzoek wenst. Deze patiënten worden op grond van de klinische criteria, zoals gedefinieerd door de ESMO1, formeel niet tot de categorie primaire tumor onbekend (PTO) gerekend.
- De andere helft betreft patiënten bij wie na uitvoering van zogenaamde basisdiagnostiek - bestaande uit CT-scan van hals-thorax-abdomen en pathologisch onderzoek met immunohistochemische kleuringen - geen primaire tumor wordt gevonden. In dat geval wordt gesproken van een voorlopige PTO. Als ook aanvullende diagnostiek (zoals uitgebreidere beeldvorming, scopie en/of moleculaire diagnostiek) geen primaire tumor aan het licht brengt, wordt de diagnose definitieve PTO gesteld.
In de Nederlandse Kankerregistratie (NKR) worden uitsluitend de gevallen van definitieve PTO geregistreerd. Dit betekent dat het werkelijke aantal patiënten dat aanvankelijk met voorlopige PTO wordt geconfronteerd, hoger ligt. Naar schatting gaat het jaarlijks om 1.500 patiënten bij wie in eerste instantie geen primaire tumor wordt bevonden (voorlopige PTO). (Bron: persoonlijke communicatie bestuur CUP-NL - red.).
De diagnose PTO komt net zo vaak voor bij mannen als bij vrouwen. Door de tijd bleef de man-vrouwverhouding nagenoeg gelijk.
De afgelopen twintig jaar nam het aantal nieuwe PTO-patiënten af. Waarschijnlijk hangt deze daling samen met verbetering van diagnostische mogelijkheden, waardoor primaire tumoren tegenwoordig vaker en eerder kunnen worden geïdentificeerd. Sinds 2018 leidde met name de inzet van moleculaire diagnostiek tot verdere daling van de incidentie, van circa 1.400 naar rond de 1000 (definitieve PTO en klinische diagnose maligniteit samen).
1. Krämer, A. et al. Cancer of unknown primary: ESMO Clinical Practice Guideline for diagnosis, treatment and follow-up. Annals of Oncology, 2023; 34, Issue 3, 228 – 246.
In het aantal nieuwe diagnoses PTO zijn uitzaaiingen zonder duidelijke bron bij volwassenen met alleen solide kankersoorten meegenomen. Hematologische kankers komen bij PTO namelijk niet voor, en kanker bij kinderen betreft slechts in enkele gevallen een PTO.
Prevalentie
Er zijn in Nederland iets meer dan 300 mensen in leven die een diagnose PTO hebben. Omdat de incidentie van Primaire Tumor Onbekend (PTO) in de afgelopen jaren is gedaald, is ook het aantal mensen in leven dat een diagnose PTO heeft gekregen gedaald. De gemiddelde overleving na een diagnose PTO is erg kort. Het aantal mensen in Nederland dat leeft met een klinische diagnose van uitzaaiingen van onbekende oorsprong ligt rond de 100.
Overleving
De overleving van patiënten met uitzaaiingen met onbekende primaire lokalisatie is gemiddeld kort, in vergelijking met andere uitgezaaide kankers. De helft van de patiënten overlijdt binnen 2 maanden na het eerste bezoek aan het ziekenhuis. Maar de prognose voor een individuele patiënt lastig te voorspellen gezien de diversiteit in deze patiëntgroep (klinische diagnose vs. PTO). Patiënten die behandeld worden, hebben een betere overleving dan patiënten die geen behandeling krijgen, maar een betere overleving is niet alleen toe te schrijven aan het behandeleffect. Bij patiënten met een klinische diagnose van uitzaaiingen van onbekende oorsprong is nadere diagnostiek vaak niet mogelijk door een te slechte conditie van de patiënt. Logischerwijs is ook een behandeltraject voor deze patiënten te intensief.
Sterfte
Jaarlijks sterven zo'n 2.500 mensen aan de gevolgen van kanker zonder gespecificeerde lokalisatie. Deze cijfers omvatten zowel patiënten bij wie geen pathologische bevestiging van de uitzaaiingen als patiënten met een diagnose PTO. Deze sterftecijfers omvatten waarschijnlijk ook veel personen waarbij de primaire lokalisatie wel bekend was, maar waarbij degene die de doodsoorzaak moest vaststellen niet op de hoogte was van de primaire lokalisatie. De sterfte is daarom niet goed vergelijkbaar met incidentie en dat is waarschijnlijk ook de reden dat de dalende tendens in de incidentie niet terug te zien is in een daling van de sterfte.
N.B. De cijfers over sterfte zijn afkomstig van het CBS. Zij houden een andere indeling m.b.t. PTO aan dan IKNL gebruikt in de NKR. Dit geeft een wat vertekend beeld t.o.v. de overlevingscijfers.
Behandeling
De huidige behandeling van kanker is voornamelijk gebaseerd op de aard van de primaire tumor. Omdat de primaire tumor bij de diagnose van uitzaaiingen met onbekende primaire lokalisatie per definitie onbekend is, is het lastig te voorspellen wat voor deze patiënten de meest effectieve behandeling is. Naast dat het ontbreken van een primaire locatie een belangrijke factor is in de overweging voor behandeling, spelen tal van andere factoren mee. Zo zijn leeftijd, lichamelijke conditie, ziektegeschiedenis, uitgebreidheid van de ziekte en de wens van de patiënt ook bepalende aspecten. In overleg, vaak binnen een multidisciplinair team, worden de behandelingsmogelijkheden besproken en als geïndiceerd een behandelplan opgesteld.
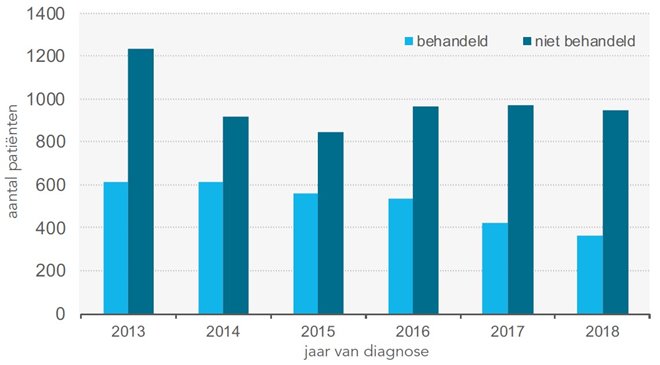
Percentage behandelde en niet behandelde patiënten met uitzaaiingen van onbekende primaire lokalisatie uitgesplitst naar leeftijd ten tijde van diagnose (uit PTO-rapport 2020).
Patiënten met uitzaaiingen van onbekende primaire lokalisatie worden minder vaak behandeld naarmate de patiënt ouder is, net zoals bij andere uitgezaaide kankersoorten waarbij de primaire tumor wel bekend is. Omdat het behandeleffect bij onzeker is, zien patiënten op latere leeftijd wellicht eerder af van een behandeling. Operaties of chemotherapie kunnen (te) veel vragen van een patiënt. Mogelijk verkiezen patiënten in hun laatste levensfase een goede kwaliteit van leven boven de bijwerkingen van een therapie waarvan het resultaat zeer onzeker is. Lees meer over de palliatieve fase.
Richtlijn PTO
In de huidige richtlijn PTO wordt wat betreft de behandeling onderscheid gemaakt tussen twee patiëntcategorieën. Er is een categorie patiënten die vallen binnen een van de behandelbare subgroepen en een categorie patiënten niet behorend tot een behandelbare subgroep. Voor de meeste behandelbare subgroepen zijn bijbehorende richtlijnen beschikbaar. Er zijn ook behandelbare subgroepen waar geen richtlijn voorhanden is; voor die patiënten zijn aanbevelingen gebaseerd op wetenschappelijke literatuur. Als patiënten met een PTO niet binnen een van de behandelbare subgroepen vallen, wordt op basis van de conditie van de patiënt nog chemotherapie overwogen. Dit gebeurt bij voorkeur in studieverband.
Eind 2025 wordt een geactualiseerde PTO-richtlijn verwacht waarin onder andere de nieuwe onderscheidende klinische definitie van PTO wordt opgenomen. Deze definitie van PTO gaat uit van een bepaald mate van diagnostisch onderzoek naar de primaire tumor. Pas als dit onderzoek geen oorsprong aan het licht brengt, wordt de diagnose PTO gesteld.
Lees ook ons rapport:


